Opioide bei Lebererkrankungen: Stoffwechsel, Ansammlung und Nebenwirkungen
Opioid-Dosierung bei Lebererkrankungen
Dieser Rechner hilft Ihnen, die geeignete Opioiddosis bei Patienten mit Lebererkrankungen zu bestimmen. Die Dosisanpassung hängt stark vom Opioidtyp und der Schwere der Leberfunktionsschädigung ab. Bitte beachten Sie, dass diese Berechnung nur eine Hilfestellung ist und nicht ersetzt wird, dass immer individuelle Überwachung und ärztliche Entscheidung erforderlich sind.
Berechnungsergebnis
Hier wird das Ergebnis angezeigt...
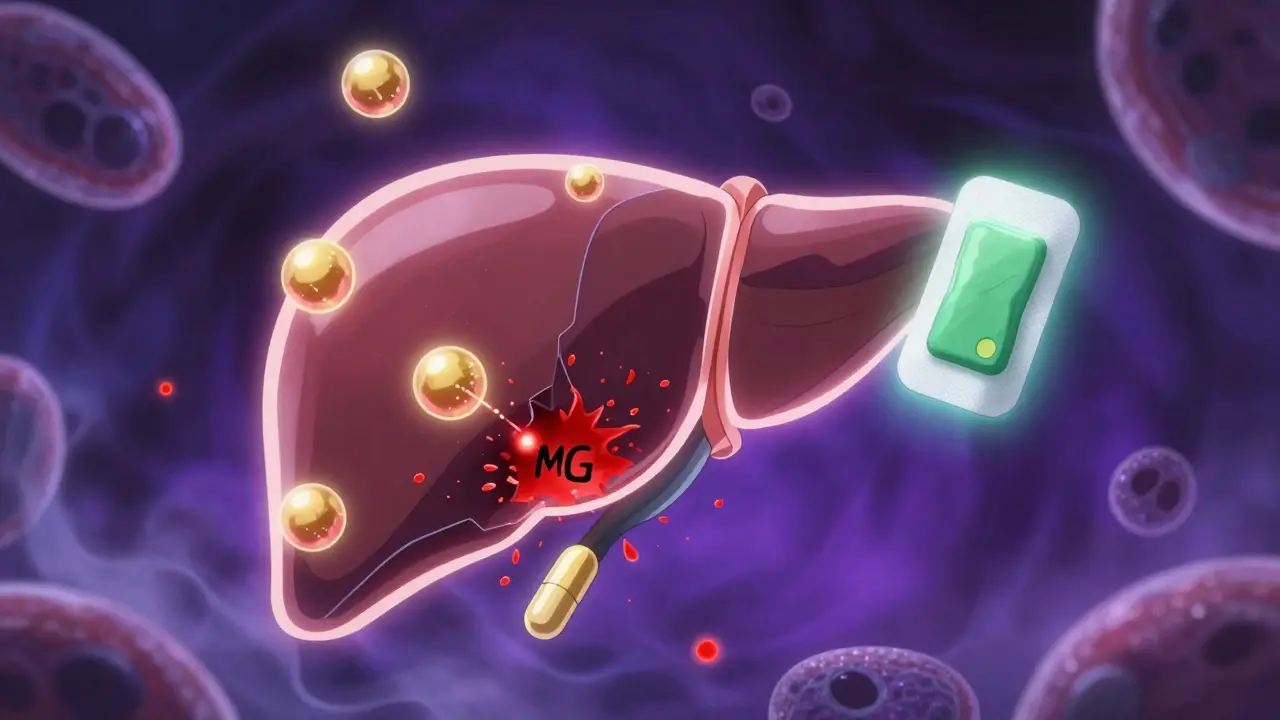
Wenn jemand mit einer Lebererkrankung Schmerzen hat, ist die Wahl des richtigen Opioids kein einfacher Entscheid. Die Leber ist das Hauptorgan, das Opioiden abbaut - und wenn sie geschädigt ist, funktioniert dieser Prozess nicht mehr richtig. Das führt dazu, dass die Medikamente im Körper anreichern, die Wirkung länger anhält und das Risiko für schwere Nebenwirkungen steigt. Viele Ärzte unterschätzen das, weil sie annehmen, Opioiddosen müssten nur leicht angepasst werden. Doch die Wahrheit ist komplexer: Nicht alle Opioiden verhalten sich gleich bei Leberschäden. Manche werden gefährlich schnell toxisch, andere sind relativ sicher - wenn man sie richtig dosiert.
Wie Opioide normalerweise abgebaut werden
Opioide wie Morphin, Oxycodon und Methadon werden hauptsächlich in der Leber verarbeitet. Dafür braucht der Körper zwei wichtige Systeme: die Cytochrom-P450-Enzyme und die Glucuronidierung. Die Cytochrom-P450-Enzyme, besonders CYP3A4 und CYP2D6, oxidieren die Substanzen. Glucuronidierung hingegen verbindet die Opioidmoleküle mit Glucuronsäure, damit sie über die Nieren ausgeschieden werden können. Beide Wege sind notwendig, damit das Medikament nicht zu lange im Körper bleibt.
Bei gesunden Menschen dauert es etwa 3,5 Stunden, bis die Hälfte von Oxycodon abgebaut ist. Bei Morphin wird ein Teil zu Morphin-6-glucuronid (M6G) umgewandelt - einem starken Schmerzmittel - und ein anderer Teil zu Morphin-3-glucuronid (M3G), das neurotoxisch wirkt und Krampfanfälle oder Verwirrtheit auslösen kann. Normalerweise wird M3G schnell ausgeschieden. Bei Lebererkrankungen bleibt es jedoch im Blut, weil die Leber nicht mehr genug Glucuronsäure produzieren kann.
Was bei Lebererkrankungen schiefgeht
Bei fortgeschrittener Lebererkrankung - egal ob durch Alkohol, Fettleber oder Hepatitis verursacht - sinkt die Aktivität der Cytochrom-P450-Enzyme. Besonders CYP3A4, das für den Abbau von Oxycodon, Fentanyl und Methadon zuständig ist, wird deutlich langsamer. In schweren Fällen kann die Halbwertszeit von Oxycodon von 3,5 Stunden auf bis zu 24,4 Stunden ansteigen. Das bedeutet: Ein Patient, der normalerweise alle 6 Stunden eine Tablette nimmt, könnte nach 12 Stunden immer noch toxische Konzentrationen im Blut haben.
Morphin ist besonders problematisch. Bei Leberschäden sinkt die Clearance (Abbaukapazität) um bis zu 60 %. Die Bildung von M6G und M3G bleibt zwar erhalten, aber die Ausscheidung stockt. Die Konzentration von M3G steigt an - und mit ihr das Risiko für Atemdepression, Verwirrtheit oder Krampfanfälle. Eine Studie zeigte, dass Patienten mit schwerer Leberzirrhose nach einer Standarddosis Morphin fast doppelt so oft Atemprobleme entwickelten wie gesunde Menschen.
Interessant ist, dass die Art der Lebererkrankung den Abbau unterschiedlich beeinflusst. Bei alkoholbedingter Lebererkrankung wird CYP2E1 überaktiv - ein Enzym, das nicht nur Alkohol, sondern auch bestimmte Opioidmetaboliten toxischer macht. Bei nicht-alkoholischer Fettleber (NAFLD) hingegen sinkt CYP3A4, weil Fettansammlungen die Leberzellen stören. Diabetes, der oft mit NAFLD einhergeht, verschlimmert das noch. Das bedeutet: Zwei Patienten mit „Lebererkrankung“ können völlig unterschiedliche Risiken haben, je nach Ursache.
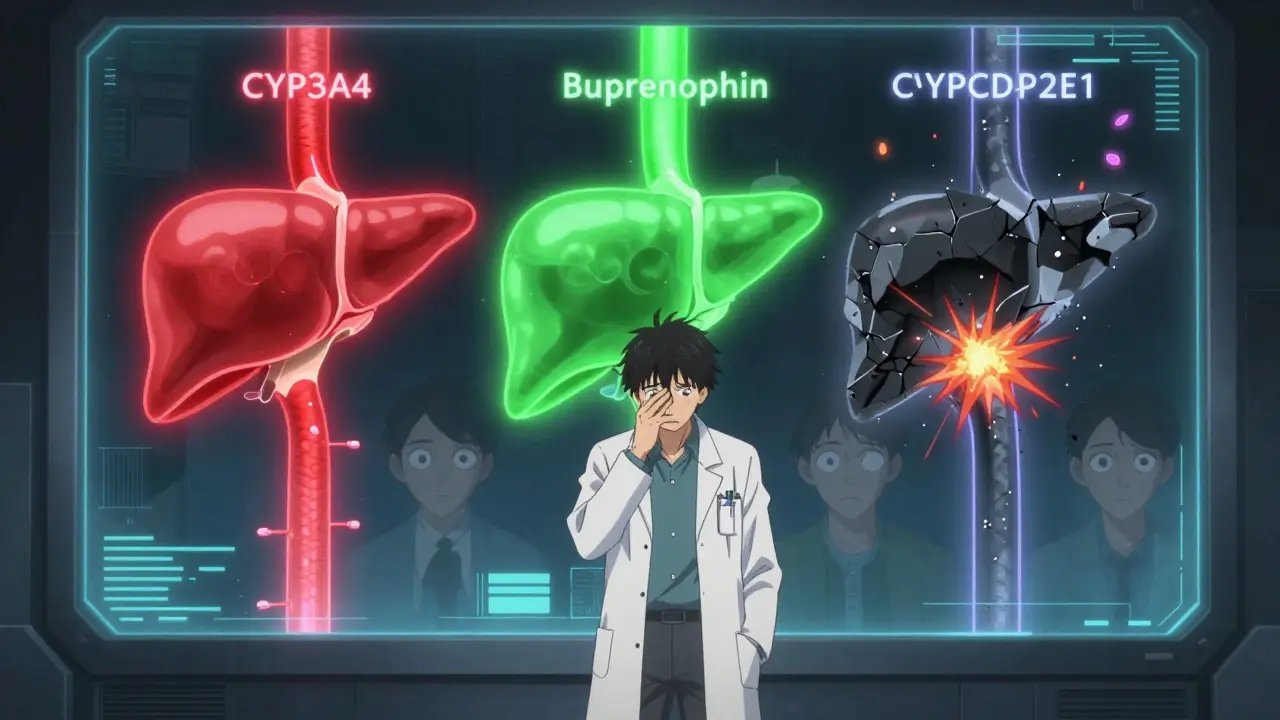
Welche Opioiden sind sicherer?
Nicht alle Opioiden sind gleich gefährlich bei Leberschäden. Einige haben Vorteile, andere sollten gemieden werden.
- Morphin: Hochriskant. Die Glucuronidierung ist bei Leberschäden gestört, M3G reichert sich an. Keine Standarddosis ist sicher. Bei leichter Lebererkrankung: Dosis um 50 % reduzieren. Bei schwerer Leberzirrhose: Dosis um 70-80 % reduzieren und Intervalle auf 12-24 Stunden verlängern.
- Oxycodon: Auch hier ist Vorsicht geboten. Die Halbwertszeit kann sich verzehnfachen. Die empfohlene Startdosis bei schwerer Leberinsuffizienz liegt bei 30-50 % der normalen Dosis. Keine Dosisüberprüfung nach 24 Stunden ist lebensgefährlich.
- Methadon: Wird von mehreren CYP-Enzymen abgebaut - CYP3A4, CYP2B6, CYP2D6. Das macht es theoretisch robuster, aber es gibt keine klaren Leitlinien für die Dosisanpassung bei Lebererkrankung. Die Wirkdauer ist unvorhersehbar, und es kann zu lebensgefährlicher Atemdepression kommen, selbst bei niedrigen Dosen.
- Buprenorphin: Wird ebenfalls über CYP3A4 abgebaut, aber es hat eine „Deckeneffekt“-Wirkung: Nach einem bestimmten Punkt steigt die Wirkung nicht mehr an. Das macht es sicherer. Transdermale Pflaster (z. B. Butrans) sind besonders vorteilhaft, da sie die Leber umgehen und die Wirkstoffe direkt über die Haut aufnehmen.
- Fentanyl: Die Daten sind lückenhaft. Es wird hauptsächlich über CYP3A4 metabolisiert, aber die Ausscheidung erfolgt teilweise über die Nieren. Transdermale Pflaster könnten eine gute Alternative sein - aber die Dosisanpassung bei Leberschäden ist nicht ausreichend erforscht.
Langfristige Schäden durch Opioidnutzung
Es ist nicht nur die akute Toxizität, die besorgniserregend ist. Langfristige Opioidnutzung kann die Lebererkrankung selbst verschlimmern. Wie? Über den Darm. Opioide verlangsamen die Darmbewegung und verändern die Darmflora - ein Zustand, der als Dysbiose bezeichnet wird. Diese veränderte Mikrobiota lässt toxische Substanzen wie Endotoxine aus dem Darm in die Leber gelangen. Das aktiviert Entzündungszellen in der Leber, die sonst ruhig wären. Das führt zu mehr Fibrose, schnellerer Zirrhose-Entwicklung und erhöhtem Risiko für Leberkrebs.
Eine Studie aus dem Jahr 2024 zeigte, dass Patienten mit alkoholischer Leberzirrhose, die über mehrere Monate Opioide einnahmen, eine 3,2-fach höhere Rate an Leberdekompenation hatten als Patienten, die keine Opioiden nahmen - unabhängig von der Alkoholaufnahme. Das ist kein Zufall. Es ist ein direkter Effekt der Opioidinduzierten Dysbiose.
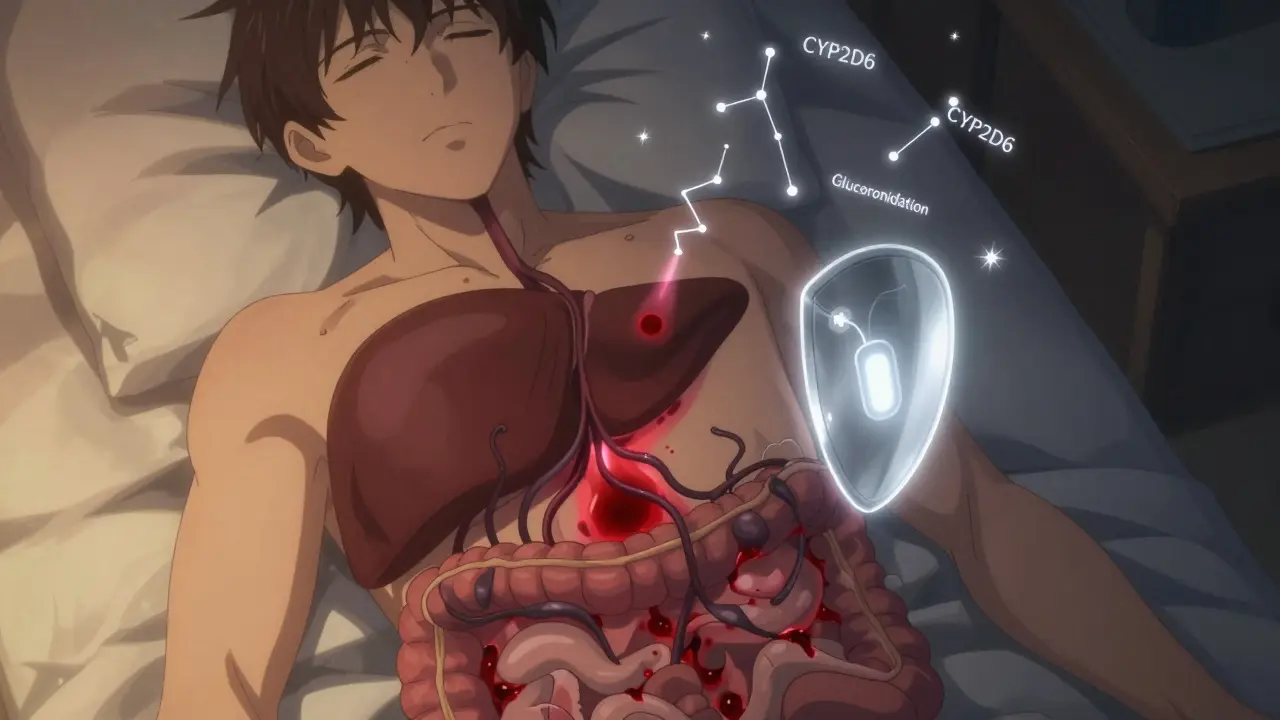
Was Ärzte tun sollten
Die Leitlinien der Deutschen Gesellschaft für Gastroenterologie und der Deutschen Schmerzgesellschaft empfehlen klare Schritte:
- Vermeiden Sie Morphin bei mittlerer bis schwerer Lebererkrankung. Es ist die gefährlichste Wahl.
- Reduzieren Sie Oxycodon auf 30-50 % der Standarddosis bei schwerer Leberinsuffizienz (Child-Pugh C).
- Bevorzugen Sie Buprenorphin-Pflaster - sie umgehen die erste Passage durch die Leber und sind stabiler.
- Überwachen Sie die Atemfrequenz mindestens 24 Stunden nach jeder Dosisanpassung. Ein Atemrhythmus unter 10 Atemzügen pro Minute ist ein Warnsignal.
- Vermeiden Sie Kombinationen mit Benzodiazepinen oder Alkohol. Das Risiko für Atemstillstand steigt exponentiell.
- Prüfen Sie die Leberwerte regelmäßig: Bilirubin, INR, Albumin - das Child-Pugh-Schema hilft, das Risiko einzuschätzen.
Kein Opioid ist völlig sicher bei schwerer Lebererkrankung. Aber mit der richtigen Wahl und sorgfältiger Dosierung kann man Schmerzen behandeln, ohne den Patienten zu gefährden.
Was noch unklar ist
Es gibt große Lücken in der Forschung. Wir wissen zum Beispiel nicht genau, wie viel Buprenorphin bei Leberzirrhose in den Blutkreislauf gelangt. Wir haben keine validierten Dosisformeln für Fentanyl bei Leberschäden. Und wir wissen kaum, ob neue Opioiden wie Tramadol oder Tapentadol bei NAFLD anders wirken als bei Alkohol-Lebererkrankung.
Die meisten Studien basieren auf kleinen Gruppen oder Fallberichten. Es gibt keine großen, prospektiven Studien, die zeigen, welche Dosis bei welcher Lebererkrankung am sichersten ist. Die meisten Leitlinien beruhen auf Expertenmeinung - nicht auf klaren Daten.
Die Zukunft liegt in personalisierten Ansätzen: Genetische Tests, die zeigen, ob ein Patient eine veränderte CYP2D6-Aktivität hat, oder Bluttests, die die aktuelle Leberfunktion in Echtzeit messen. Bis dahin: Weniger ist mehr. Und immer: Beobachten, beobachten, beobachten.
Warum ist Morphin bei Lebererkrankungen besonders gefährlich?
Morphin wird in der Leber zu zwei Metaboliten umgewandelt: M6G (wirksam) und M3G (neurotoxisch). Bei Leberschäden kann die Leber M3G nicht mehr richtig ausscheiden. Es reichert sich im Blut an und kann zu Verwirrtheit, Krampfanfällen oder Atemdepression führen. Gleichzeitig sinkt die Gesamt-Abbaukapazität - das Medikament bleibt länger im Körper. Deshalb ist Morphin bei Lebererkrankungen eine der riskantesten Wahl.
Kann man Opioiden bei Leberzirrhose überhaupt noch geben?
Ja, aber nur mit großer Vorsicht. Nicht alle Opioiden sind gleich gefährlich. Buprenorphin-Pflaster sind oft die sicherste Wahl, weil sie die Leber umgehen. Oxycodon kann mit reduzierter Dosis verwendet werden. Morphin und Methadon sollten vermieden werden. Wichtig ist: Keine Standarddosen. Jede Dosis muss individuell angepasst und überwacht werden.
Warum verändert sich der Stoffwechsel bei Fettleber anders als bei Alkohol-Lebererkrankung?
Bei nicht-alkoholischer Fettleber (NAFLD) wird das Enzym CYP3A4, das viele Opioiden abbaut, gehemmt - weil Fett die Leberzellen stört. Bei alkoholbedingter Lebererkrankung hingegen wird CYP2E1 überaktiv. Dieses Enzym macht bestimmte Opioid-Metaboliten noch toxischer. Das bedeutet: Zwei Patienten mit „Lebererkrankung“ haben völlig unterschiedliche Risiken - je nach Ursache. Eine pauschale Dosierung funktioniert nicht.
Wie erkennt man eine Opioid-Toxizität bei Leberpatienten?
Typische Anzeichen sind: Atemfrequenz unter 10 pro Minute, extreme Schläfrigkeit, Verwirrtheit, Pupillenverengung, Muskelstarre oder Krampfanfälle. Besonders bei Morphin kann M3G-Anreicherung zu Krampfanfällen führen - das ist kein klassisches Opioid-Symptom, aber häufig bei Lebererkrankten. Wenn solche Symptome auftreten, muss das Medikament sofort abgesetzt werden.
Sind transdermale Opioidpflaster sicherer?
Ja, besonders bei schwerer Lebererkrankung. Pflaster wie Buprenorphin oder Fentanyl geben den Wirkstoff direkt über die Haut ab - sie umgehen die erste Passage durch die Leber. Das reduziert das Risiko einer akuten Toxizität erheblich. Allerdings kann die Wirkung langsam aufbauen und sich über Tage anreichern. Deshalb: Langsam hochdosen, nicht plötzlich wechseln.






Mats Schoumakers
Januar 15, 2026 AT 19:19Endlich mal jemand, der nicht nur die üblichen Leitlinien runterbetet, sondern wirklich hinschaut. Die Leber ist kein einfacher Filter, sondern ein komplexes chemisches Labor – und wir behandeln sie wie eine Waschmaschine. Morphin bei Leberzirrhose? Das ist, als würde man Benzin in einen Dieselmotor gießen und dann wundern, warum es explodiert. Die Studien aus 2024 zeigen es klar: Opioid-Dysbiose beschleunigt die Zirrhose – und die Ärzte schauen einfach weg, weil sie keine Zeit haben, das zu erklären. Wir brauchen mehr Forschung, nicht mehr Standarddosen.
Alexandre Masy
Januar 17, 2026 AT 02:49Die detaillierte Analyse der metabolischen Wege ist akademisch wertvoll, jedoch nicht praktisch umsetzbar in der täglichen klinischen Routine. Die Mehrheit der Hausärzte verfügt nicht über die Ressourcen, um CYP-Enzymaktivitäten zu analysieren oder Child-Pugh-Scores stündlich zu aktualisieren. Die vorgeschlagenen Anpassungen sind theoretisch korrekt, aber in der Praxis nicht nachvollziehbar – und führen zu Unterversorgung, nicht zu Sicherheit.
Marit Darrow
Januar 18, 2026 AT 06:15Ich bin begeistert von dieser klaren, wissenschaftlich fundierten Darstellung. Als Pflegekraft in Oslo sehe ich täglich, wie Patienten mit Lebererkrankungen durch falsche Opioid-Dosierungen in Not geraten. Besonders der Hinweis auf Buprenorphin-Pflaster ist ein Lichtblick. Ich habe einen Patienten, der seit drei Monaten mit Butrans stabil ist – ohne Atemprobleme, ohne Verwirrung. Endlich ein Ansatz, der Mensch und Organ gleichermaßen respektiert.
Martine Flatlie
Januar 19, 2026 AT 03:06Wow 😍 das ist genau der Typ Artikel, den ich brauche, wenn ich meine Oma berate. Endlich mal keine vagen Warnungen, sondern konkrete Zahlen und klare Empfehlungen. Buprenorphin-Pflaster klingt nach einer echten Lösung – ich hab’s meiner Tante mit Zirrhose empfohlen und sie fühlt sich jetzt wieder wie ein Mensch, nicht wie ein Versuchskaninchen. Danke fürs Teilen! 🙏
Astrid Garcia
Januar 20, 2026 AT 23:35Ich hab letzte Woche meinen Bruder im Krankenhaus besucht – der hat Leberzirrhose und kriegt noch immer Morphin. Hab ihm diesen Text gezeigt, und der Arzt hat gesagt: 'Das ist interessant, aber wir machen es so, wie wir es immer machen.' 😒 Ich glaub, wir brauchen mehr Patienten, die sich wehren. Nicht jeder Arzt ist ein Wissenschaftler – aber jeder sollte mal lesen, was er da verschreibt.
Aleksander Knygh
Januar 21, 2026 AT 23:19Wie kann man nur so eine brillante, fast poetische Analyse von Opioidmetaboliten in der Leber schreiben und dann mit solch banalen Empfehlungen abschließen? 'Weniger ist mehr'? Das ist kein medizinischer Leitfaden, das ist ein Motto für eine Wellness-App. Wo sind die molekularen Modelle? Die Pharmakokinetik-Simulationen? Die Daten aus der Hepatologie-2025-Kohorte? Ohne diese ist das nur eine sentimentale Sammlung von Anekdoten – und ich als Forscher fühle mich beleidigt.
Runa Bhaumik
Januar 22, 2026 AT 18:26Vielen Dank für diese klare, sorgfältig recherchierte Zusammenfassung. Als Mutter von zwei Kindern mit chronischer Lebererkrankung weiß ich, wie schwer es ist, Ärzte zu überzeugen, dass nicht alle Opioiden gleich sind. Besonders der Punkt zur Dysbiose und dem Darm-Leber-Achse war mir neu – und erschreckend. Ich werde diesen Text an unsere Selbsthilfegruppe weiterleiten. Jeder, der Schmerzmedikamente verschreibt, sollte ihn lesen. Danke, dass Sie nicht aufhören, zu informieren.
Tom André Vibeto
Januar 23, 2026 AT 18:26Die Leber ist nicht nur ein Organ – sie ist ein Gedächtnis. Sie speichert die Folgen von Alkohol, von Fett, von Schmerz, von Angst. Und wenn wir ihr Opioide aufzwingen, als wäre sie ein leeres Gefäß, dann vergessen wir, dass sie schon zu viel getragen hat. Buprenorphin ist nicht nur sicherer – es ist ein Akt der Demut. Ein Zeichen, dass wir endlich anfangen, den Körper nicht als Maschine zu behandeln, sondern als einen, der leidet – und der verdient, respektiert zu werden.
Linn Leona K
Januar 23, 2026 AT 20:46Ich hab vor zwei Jahren meinen Vater verloren – nach 3 Monaten Morphin bei Leberzirrhose. Kein Arzt hat uns gewarnt. Keiner hat gesagt, dass M3G sich anreichert. Dieser Text hätte ihn gerettet. Danke, dass Sie das schreiben. Ich teile es überall.
Håvard Paulsen
Januar 25, 2026 AT 03:10Das hier ist genau das, was wir brauchen – keine Angst, keine Panik, nur klare Fakten. Ich hab neulich mit einem Kollegen diskutiert, der noch Oxycodon bei Child-Pugh C verschreibt. Hab ihm diesen Text geschickt. Er hat geantwortet: 'Hmm, vielleicht sollte ich nochmal nachschauen.' Ein kleiner Schritt, aber ein Anfang. Danke für die Arbeit
Tanja Brenden
Januar 26, 2026 AT 06:07ICH HAB’S GESCHAFFT! 🎉 Nach 6 Monaten mit Morphin und 3 Atemstillständen im Krankenhaus – jetzt Buprenorphin-Pflaster. Keine Verwirrung. Keine Krämpfe. Keine Angst. Meine Tochter sagt, ich lächle wieder. Das hier ist kein medizinischer Artikel – das ist ein Lebensretter. Danke, dass Sie das geschrieben haben. Jeder Arzt, der diesen Text liest, verdient einen Preis. 🙌❤️
Torbjørn Kallstad
Januar 27, 2026 AT 07:46Interessant, aber alles nur Theorie. Wer hat das in der Realität getestet? 90% der Patienten nehmen noch immer Morphin, weil es billig ist und die Kasse zahlt. Die ganze Diskussion ist ein Luxusproblem für Akademiker. In der Praxis zählt nur: Wer bezahlt? Wer verschreibt? Wer überlebt? Alles andere ist Schönrederei. Und Buprenorphin-Pflaster? Die kosten das Dreifache. Wer zahlt das? Nicht der Patient. Nicht die Klinik. Also: Reden wir nicht über Lösungen. Reden wir über die Realität.