Cyclosporin und Arzneimittelwechselwirkungen: Hemmung des CYP3A4-Enzyms

Cyclosporin-Interaktionschecker
Cyclosporin-Interaktionschecker
Prüfen Sie hier, ob die Medikamente, die Sie einnehmen, mit Cyclosporin wechselwirken können. Die Wechselwirkung kann zu erhöhten oder verringerten Cyclosporin-Spiegeln führen, was lebensbedrohlich sein kann.
Ergebnisse
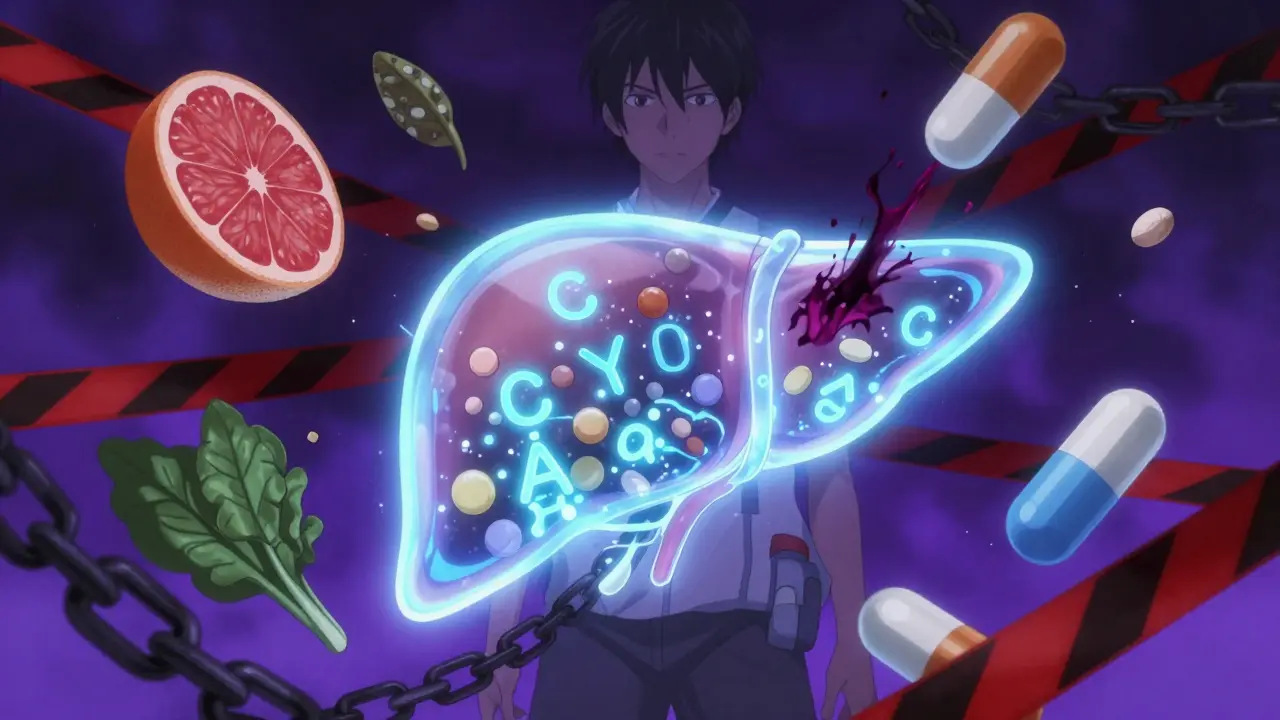
Wenn jemand nach einer Organtransplantation Cyclosporin nimmt, dann ist das kein einfacher Fall von "eine Tablette täglich". Dieses Medikament ist wie ein fein abgestimmtes Uhrwerk, das leicht aus dem Takt gerät, wenn andere Medikamente hinzukommen. Der Grund? Cyclosporin hemmt das CYP3A4-Enzym - ein Schlüsselplayer im Körper, der dafür sorgt, dass viele Medikamente abgebaut werden. Wenn dieses Enzym blockiert wird, können andere Substanzen im Körper ansteigen wie Wasser in einem abgedichteten Gefäß. Und das kann lebensgefährlich sein.
Was ist Cyclosporin und warum wird es verwendet?
Cyclosporin ist ein Immunsuppressivum, das seit den 1980er Jahren den Bereich der Transplantationsmedizin verändert hat. Vor seiner Einführung starben viele Patienten an Abstoßungsreaktionen - bis zu 80 % der Nierentransplantate scheiterten innerhalb des ersten Jahres. Mit Cyclosporin sank diese Rate auf unter 30 %. Heute wird es noch immer bei Nieren-, Leber-, Herz- und Lungentransplantationen eingesetzt, aber auch bei schweren Autoimmunerkrankungen wie Psoriasis oder rheumatoider Arthritis.
Was viele nicht wissen: Cyclosporin hat einen sehr engen therapeutischen Bereich. Das bedeutet, dass die Dosis, die gerade noch wirkt, und die Dosis, die toxisch wird, nur wenig auseinanderliegen. Typische Blutspiegel liegen zwischen 100 und 400 ng/ml - abhängig vom Transplantattyp und der Zeit nach der Operation. Ein Wert von 450 ng/ml kann Nierenversagen auslösen, ein Wert von 80 ng/ml kann zur Abstoßung führen. Und genau hier kommt CYP3A4 ins Spiel.
Wie funktioniert CYP3A4 und warum ist es so wichtig?
CYP3A4 ist das am häufigsten vorkommende Enzym im Leber- und Darmgewebe. Es ist verantwortlich für den Abbau von etwa 60 % aller verschreibungspflichtigen Medikamente - von Blutdruckmitteln über Antibiotika bis hin zu Krebsmedikamenten. Wenn ein Medikament über CYP3A4 abgebaut wird, wird es in eine Form umgewandelt, die der Körper leichter ausscheiden kann. Aber wenn Cyclosporin dieses Enzym hemmt, dann bleibt das andere Medikament länger im Körper. Die Konzentration steigt. Und mit ihr das Risiko für Nebenwirkungen.
Ein Beispiel: Sirolimus, ein weiteres Immunsuppressivum, wird fast vollständig von CYP3A4 abgebaut. Wenn es zusammen mit Cyclosporin eingenommen wird, steigt die Sirolimus-Konzentration um bis zu 2,2-fach. Das bedeutet: Ein Patient, der 2 mg Sirolimus täglich nimmt, könnte plötzlich die Wirkung von 4,4 mg erhalten - ohne dass die Dosis geändert wurde. Das führt zu schweren Nebenwirkungen wie Knochenmarkunterdrückung, Lungenentzündung oder Nierenversagen.
Cyclosporin als Hemmer: Wie genau funktioniert das?
Cyclosporin hemmt CYP3A4 nicht einfach durch Konkurrenz - es ist komplexer. Es wirkt als gemischter Inhibitor: Es blockiert das Enzym direkt, aber es verändert auch seine Struktur über die Zeit. Das nennt man mechanismusbasierte Hemmung. Anders als bei einem einfachen Wettbewerb, bei dem das Medikament nur vorübergehend am Enzym hängt, wird CYP3A4 durch Cyclosporin fast wie ein kaputter Motor irreversibel beschädigt. Der Körper muss neue Enzyme herstellen, um die Wirkung zu überwinden - das dauert Tage.
Dazu kommt noch etwas, das oft übersehen wird: Cyclosporin hemmt auch den Transporter P-glycoprotein (P-gp). Dieser Transporter sorgt dafür, dass Medikamente aus Zellen herausgepumpt werden - besonders aus dem Darm und der Blut-Hirn-Schranke. Wenn P-gp blockiert wird, gelangen noch mehr Medikamente ins Blut. Das ist ein Doppelschlag: weniger Abbau und mehr Aufnahme. Kein anderes Immunsuppressivum hat diese doppelte Wirkung so stark wie Cyclosporin.

Welche Medikamente sind besonders gefährlich?
Nicht alle Wechselwirkungen sind gleich. Einige Kombinationen sind so riskant, dass sie kontraindiziert sind. Hier sind die kritischsten:
- Clarithromycin und ritonavir: Starke CYP3A4-Hemmer. Die Kombination mit Cyclosporin kann die Blutspiegel um das 5- bis 10-fache erhöhen. In Studien stieg die Kreatinin-Konzentration bei Nierentransplantierten innerhalb von 72 Stunden um 40-60 % - ein klares Zeichen für akutes Nierenversagen.
- Sirolimus, everolimus: Beide werden von CYP3A4 abgebaut. Die Dosis muss um 70 % reduziert werden, wenn sie mit Cyclosporin kombiniert werden.
- Diltiazem und verapamil: Moderate Hemmer. Sie erhöhen Cyclosporin-Spiegel um 50-100 %. Die Dosis von Cyclosporin muss um 25-50 % gesenkt werden.
- Rifampicin: Ein Induktor - das Gegenteil. Es beschleunigt den Abbau von Cyclosporin. Die Spiegel können um 50-80 % sinken. Das führt oft zur akuten Transplantatabstoßung.
- Nimodipin: Ein Kalziumkanalblocker, der bei Hirnblutungen eingesetzt wird. Studien zeigen, dass es die Metabolisierung von Cyclosporin hemmt - und zwar abhängig von der genetischen Variante des CYP3A4-Enzyms. Bei manchen Patienten ist die Hemmung doppelt so stark wie bei anderen.
Ein weiteres Beispiel: Statine wie Simvastatin oder Atorvastatin - Medikamente gegen hohe Cholesterinwerte. Bei Patienten mit Cyclosporin steigt das Risiko für Muskelabbau (Rhabdomyolyse) um das 10-fache. Deshalb ist Rosuvastatin oft die einzige sichere Wahl.
Warum ist Tacrolimus anders?
Viele denken: Wenn Cyclosporin so problematisch ist, warum nehmen Ärzte dann nicht einfach Tacrolimus? Es ist ein ähnliches Medikament, wirkt aber anders. Tacrolimus ist kein Hemmer - es ist ein Substrat. Es wird von CYP3A4 abgebaut, aber es hemmt das Enzym kaum. Das macht es anfälliger für Wechselwirkungen, aber nicht zur Ursache dafür.
Wenn jemand Tacrolisin nimmt und dann ein starkes CYP3A4-Hemmer wie Clarithromycin hinzufügt, steigt Tacrolimus - aber Cyclosporin bleibt unbeeinflusst. Umgekehrt: Wenn jemand Cyclosporin nimmt und dann ein anderes Medikament hinzufügt, dann steigt nicht nur das neue Medikament, sondern auch Cyclosporin selbst. Das macht die Kontrolle viel komplexer.
Das ist auch der Grund, warum Tacrolimus heute die erste Wahl bei den meisten Transplantationen ist - es hat weniger eigene Interaktionspotenziale. Cyclosporin bleibt aber wichtig bei Kindern, bei bestimmten Autoimmunerkrankungen oder wenn Tacrolimus nicht vertragen wird.

Wie wird das in der Praxis gemanagt?
In einem Transplantationszentrum ist die Medikamentenliste eines Patienten kein einfacher Zettel - es ist eine Karte mit Minen. Pharmazeuten arbeiten hier mit einem klaren Schema:
- Alle Medikamente auflisten - einschließlich Kräuter, Vitamine und rezeptfreie Mittel (z. B. Johanniskraut ist ein starker Induktor).
- Prüfen, ob sie CYP3A4 beeinflussen - als Hemmer, Induktor oder Substrat.
- Rechnen, wie stark die Wirkung verändert wird - basierend auf der Stärke des Hemmers und der Dosis.
- Dosis anpassen - typischerweise 25-50 % Reduktion bei moderaten Hemmern, 50-75 % bei starken.
- Blutspiegel überwachen - oft täglich, bis die Werte stabil sind.
Ein Fall aus der Praxis: Ein 58-jähriger Nierentransplantierter bekommt eine Lungenentzündung. Der Arzt verschreibt Clarithromycin. Ohne vorherige Abstimmung steigt der Cyclosporin-Spiegel von 180 auf 610 ng/ml in drei Tagen. Der Patient entwickelt Nierenversagen und muss dialysiert werden. Ein einfacher Check hätte das verhindert.
Was kommt als Nächstes?
Die Zukunft liegt in der personalisierten Medizin. Forscher in Wenzhou haben gezeigt, dass bestimmte Genvarianten von CYP3A4 die Metabolisierung von Cyclosporin um bis zu 40 % verändern. Das heißt: Zwei Patienten mit derselben Dosis können völlig unterschiedliche Spiegel haben - nur weil sie andere Gene haben.
Jetzt werden Algorithmen entwickelt, die Alter, Gewicht, Leberfunktion, andere Medikamente und Genetik kombinieren, um die optimale Dosis vorherzusagen - mit einer Genauigkeit von 85-90 %. Einige Kliniken testen bereits Point-of-Care-Geräte, die in 20 Minuten einen Cyclosporin-Spiegel messen - statt auf zwei Tage zu warten.
Und trotz neuerer Medikamente bleibt Cyclosporin relevant. Der globale Markt für Cyclosporin wird bis 2030 jährlich um 3,2 % wachsen. Warum? Weil es günstig ist, weil es bei bestimmten Gruppen wirkt - und weil es, wenn man es richtig handhabt, Leben rettet. Aber nur, wenn man die Interaktionen versteht.
Was sollten Patienten tun?
Wenn Sie Cyclosporin einnehmen:
- Sagen Sie jedem Arzt, der Sie behandelt: "Ich nehme Cyclosporin."
- Bringen Sie eine vollständige Liste aller Medikamente mit - auch Kräuter, Vitamine und rezeptfreie Tabletten.
- Vermeiden Sie Johanniskraut, Grapefruitsaft und Pfefferminztee - sie beeinflussen CYP3A4.
- Warten Sie nicht auf Symptome. Blutkontrollen sind Pflicht - nicht Wunsch.
- Wenn Sie ein neues Medikament bekommen, fragen Sie: "Wird das mein Cyclosporin beeinflussen?"
Es ist kein Zeichen von Unsicherheit, wenn Sie nachfragen. Es ist ein Zeichen von Verantwortung - für Ihr eigenes Leben.
Kann ich Grapefruitsaft trinken, wenn ich Cyclosporin nehme?
Nein. Grapefruitsaft hemmt das CYP3A4-Enzym im Darm und kann die Aufnahme von Cyclosporin um bis zu 300 % erhöhen. Selbst eine einzige Tasse kann die Wirkung über mehrere Tage verändern. Es gibt keine sichere Menge - deshalb wird der Konsum strikt abgeraten.
Warum wird Cyclosporin noch verwendet, wenn Tacrolimus besser ist?
Tacrolimus ist effektiver und hat weniger Wechselwirkungen - deshalb ist es die erste Wahl bei den meisten Transplantationen. Doch Cyclosporin bleibt wichtig bei Kindern, bei bestimmten Autoimmunerkrankungen wie Lupus oder bei Patienten, die Tacrolimus nicht vertragen. Es ist auch günstiger und in einigen Ländern besser verfügbar. Die Entscheidung hängt vom Einzelfall ab - nicht vom Trend.
Wie oft muss ich meinen Cyclosporin-Spiegel messen lassen?
Nach der Transplantation wird der Spiegel oft täglich gemessen, bis er stabil ist. Danach alle 1-3 Monate. Wenn ein neues Medikament hinzukommt - besonders ein Hemmer oder Induktor - muss der Spiegel innerhalb von 24-72 Stunden erneut kontrolliert werden. Es ist kein Luxus, es ist medizinische Notwendigkeit.
Kann ich Cyclosporin mit Antibiotika kombinieren?
Einige ja, viele nein. Clarithromycin und Erythromycin sind gefährlich. Azithromycin und Amoxicillin sind meist sicher. Aber: Keine Antibiotika ohne Rücksprache mit Ihrem Transplantationsteam. Selbst ein einfaches Amoxicillin kann in Kombination mit anderen Medikamenten unerwartete Effekte haben. Die Antwort ist immer: Prüfen Sie es.
Was passiert, wenn ich Cyclosporin vergesse?
Wenn Sie eine Dosis vergessen, nehmen Sie sie nicht einfach nach, wenn es schon später am Tag ist. Nehmen Sie sie nur ein, wenn es weniger als 8 Stunden seit der geplanten Einnahme ist. Wenn es länger her ist, überspringen Sie sie und nehmen Sie die nächste Dosis zur regulären Zeit. Mehrere verpasste Dosen können zu Abstoßung führen - aber eine plötzliche Doppelgabe kann zu Toxizität führen. Im Zweifel: Kontaktieren Sie Ihr Zentrum.


Jan Tancinco
Februar 2, 2026 AT 09:32Ich hab das letzte Jahr meinen Bruder nach einer Lebertransplantation betreut - Cyclosporin ist echt ein Monster, wenn man nicht aufpasst. Hab selbst gesehen, wie ein einfaches Antibiotikum ihn fast umgebracht hat. Kein Spaß, Leute.
Naomi Walsh
Februar 4, 2026 AT 06:43Wie kann man nur so unprofessionell mit Pharmakokinetik umgehen? CYP3A4-Hemmung ist nicht gerade neu, das steht in jedem Pharmacopeia-Handbuch. Wer das nicht weiß, sollte sich lieber vom Medikamentenmanagement fernhalten. 😒
Barry Gluck
Februar 5, 2026 AT 15:02Interessant, dass du Clarithromycin als besonders riskant nennst - aber hast du auch mal drüber nachgedacht, dass viele Ärzte das einfach nicht wissen? Ich hab neulich mit nem Hausarzt geredet, der dachte, Azithromycin wäre das gleiche. Das ist das Problem: Die Info ist da, aber die Praxis ist nicht darauf vorbereitet. 😅
Péter Braun
Februar 5, 2026 AT 16:02Wer Cyclosporin nimmt, sollte sich nicht mit Drogen, Kräutern oder irgendwelchen "natürlichen Heilmitteln" beschäftigen. Das ist keine Ernährung, das ist medizinischer Selbstmord. 🚫🍇 #VerantwortungBrauchtDisziplin
Max Mangalee
Februar 5, 2026 AT 16:23Deutsche Ärzte sind zu weich geworden. In meiner Zeit als Sanitäter hätten sie so was nicht zugelassen. Heute lässt man jeden mit Tabletten rumlaufen wie in einem Spielzeugladen. Die Leute wollen keine Verantwortung tragen. Sie wollen nur ihre Pillen und dann beschweren sich. 🇩🇪
kerstin starzengruber
Februar 7, 2026 AT 12:08Wusstet ihr, dass die Pharmafirmen das absichtlich so kompliziert machen, damit wir abhängig bleiben? 🤔 Sie verkaufen nicht nur Medikamente, sie verkaufen Angst. Grapefruitsaft ist sicherer als die meisten Pillen. Die Wahrheit ist immer im Verborgenen. 🍊👁️🗨️
Andreas Rosen
Februar 8, 2026 AT 09:33Ich hab das mal mit meinem Nierentransplantierten Kollegen besprochen. Er sagt, er checkt jeden neuen Arzt vorher auf Cyclosporin-Wissen. Wenn der nicht weiß, was CYP3A4 ist, geht er weiter. Ist kein Luxus, das ist Überleben. 🤝
Max Veprinsky
Februar 10, 2026 AT 05:20Die Daten sind korrekt, aber die strukturelle Analyse fehlt: Wer trägt die Verantwortung für die fehlende interdisziplinäre Kommunikation? Die Apotheker? Die Ärzte? Die Patienten? Die Systeme? Die Finanzierung? Jeder Faktor ist ein Indikator für ein tieferliegendes Versagen der medizinischen Infrastruktur. 📊
Jens Lohmann
Februar 11, 2026 AT 00:34Das hier ist kein Rezept, das ist ein Lebensretter. Wenn du Cyclosporin nimmst, dann ist dein Körper ein Hochsicherheitslabor. Jede Tablette, jeder Saft, jede Pille – die zählt. Aber du bist nicht allein. Du hast ein Team. Nutz es. Frag. Lerne. Bleib am Ball. Du schaffst das. 💪
Carolin-Anna Baur
Februar 12, 2026 AT 10:22Es ist unverantwortlich, solche Informationen ohne klare Warnhinweise zu veröffentlichen. Wer liest das? Menschen mit geringer medizinischer Bildung. Sie verstehen das nicht. Sie denken, sie könnten das selbst regeln. Das ist gefährlich. Und das ist keine Information, das ist ein Risiko.
Carlos Neujahr
Februar 14, 2026 AT 06:22Sehr gut zusammengefasst. Ich arbeite in einer Transplantationsklinik und kann bestätigen: Die Liste mit Medikamenten, die Patienten mitbringen, ist oft ein Horror. Kräutertees, Nahrungsergänzungsmittel, sogar OTC-Schmerzmittel – alles potenziell gefährlich. Unser Team hat eine Checkliste, die wir jedem geben. Wenn jemand fragt: Ja, Grapefruitsaft ist tabu. Punkt. 📋
Thorsten Lux
Februar 16, 2026 AT 02:11hab das alles gelesen aber echt nur halb verstanden 😅 aber klar grapefruitsaft is tabu und wenn man ne neue pille kriegt fragen. sonst stirbt man. easy
Kristoffer Griffith
Februar 17, 2026 AT 13:18Ich hab meinen Sohn nach einer Herztransplantation verloren. Nicht wegen der Operation. Sondern weil ein Arzt ihm ein Antibiotikum verschrieben hat, ohne zu prüfen, was er sonst nimmt. Ich hab ihn drei Tage lang weinen sehen, weil er nicht mehr atmen konnte. Bitte. Hört auf, das zu ignorieren. Es geht nicht um Wissen. Es geht um Leben.