Lebertransplantation: Voraussetzungen, Operation und Immunsuppression
Die Lebertransplantation ist der einzige Weg, um ein endgültig versagendes Organ zu ersetzen und das Leben eines Patienten zu retten. Wenn Medikamente, Ernährungsumstellungen oder andere Behandlungen nicht mehr helfen, bleibt oft nur noch eine Transplantation. Jedes Jahr werden in den USA etwa 8.000 Lebertransplantationen durchgeführt - in Deutschland sind es rund 1.000. Doch wer kommt dafür in Frage? Was passiert während der Operation? Und warum müssen Patienten ihr Leben lang Medikamente nehmen?
Wer kommt für eine Lebertransplantation in Frage?
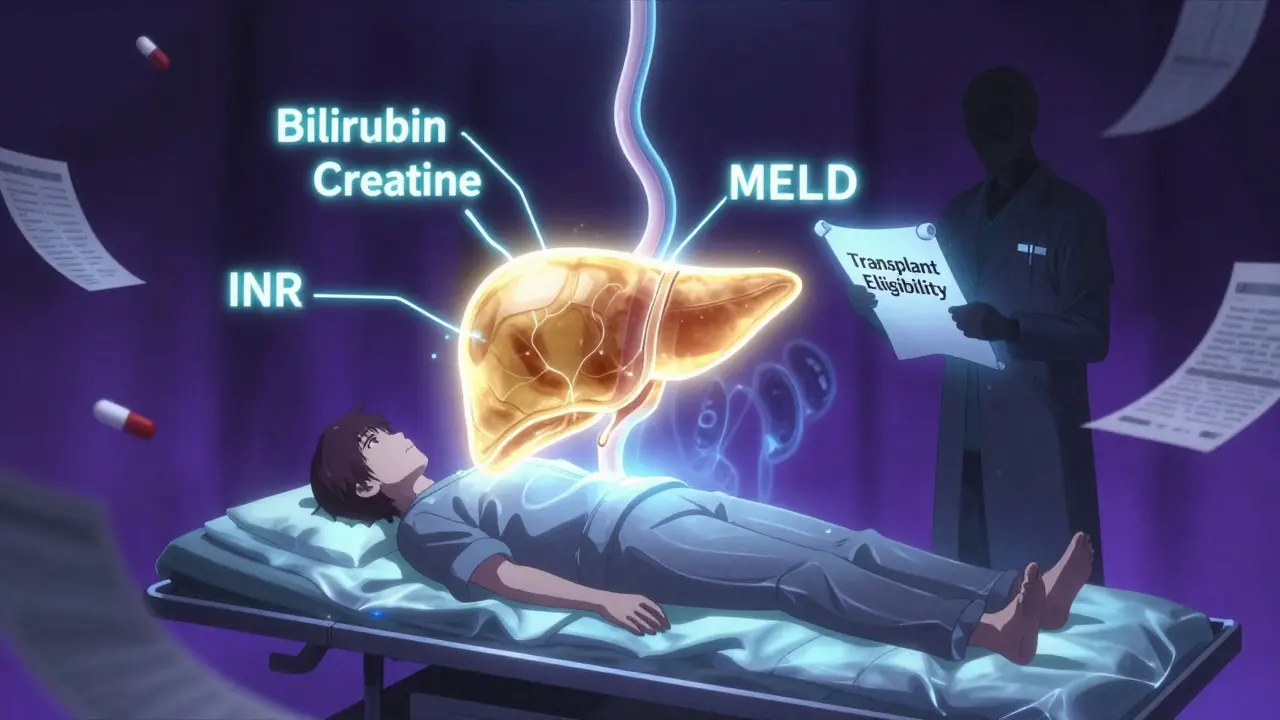
Nicht jeder mit Lebererkrankung bekommt eine neue Leber. Die Entscheidung ist streng geregelt. Zuerst wird der MELD-Score berechnet - ein Wert, der zeigt, wie dringend die Transplantation benötigt wird. Er basiert auf drei Blutwerten: Bilirubin, Kreatinin und INR. Ein Score von 6 bedeutet, dass der Patient noch relativ stabil ist. Ein Score von 40 dagegen zeigt eine akute, lebensbedrohliche Leberinsuffizienz. Wer über 20 hat, steht ganz oben auf der Warteliste.Doch der Score allein reicht nicht. Patienten müssen auch psychosozial geprüft werden. Haben sie eine stabile Wohnung? Können sie ihre Medikamente einnehmen? Gibt es jemanden, der sie nach der Operation unterstützt? Wer aktuell Alkohol oder Drogen konsumiert, wird zunächst nicht aufgenommen. In vielen Zentren gilt eine Abstinenz von sechs Monaten als Voraussetzung - obwohl Studien zeigen, dass Patienten mit drei Monaten Abstinenz genauso gut überleben wie die mit sechs.
Für Patienten mit Leberkrebs gelten spezielle Regeln. Nur wer den Milan-Kriterien entspricht, kommt in Frage: Ein einzelner Tumor, der nicht größer als fünf Zentimeter ist, oder bis zu drei Tumore, jeweils kleiner als drei Zentimeter, ohne Befall der Blutgefäße. Wer einen Alpha-Fetoprotein-Wert über 1.000 hat und nicht auf Behandlungen anspricht, wird meist abgelehnt - es gibt Ausnahmen, aber nur nach intensiver Prüfung.
Lebendspender sind eine wichtige Option. Sie müssen zwischen 18 und 55 Jahren alt sein, einen BMI unter 30 haben und keine schweren Krankheiten der Leber, Herz, Lunge oder Nieren aufweisen. Sie dürfen nicht rauchen, keinen Alkohol trinken oder Drogen nehmen. Die Leber des Spenders wird zu 55-70 % entfernt - meist das rechte Lappen. Der Körper regeneriert sich innerhalb von sechs bis acht Wochen. Für den Empfänger ist die Wartezeit deutlich kürzer: drei Monate statt zwölf.
Wie läuft die Operation ab?
Die Operation dauert zwischen sechs und zwölf Stunden. Der Chirurg entfernt zuerst die kranke Leber - das nennt man Hepatektomie. Danach folgt die anhepatische Phase: Der Patient hat keine Leber mehr, das Blut wird über eine Maschine gefiltert. Dann wird die neue Leber eingesetzt. Die meisten Transplantationen heute nutzen die Piggyback-Methode: Der untere Hohlvene des Patienten bleibt erhalten, was das Risiko von Blutungen reduziert.Bei Lebendspendern wird die Operation gleichzeitig durchgeführt - der Spender und der Empfänger liegen nebeneinander. Der Spender erholt sich meist nach sechs Wochen, manchmal länger. Der Empfänger bleibt fünf bis sieben Tage auf der Intensivstation, insgesamt etwa 14 bis 21 Tage im Krankenhaus.
Neue Techniken verbessern die Ergebnisse. Einige Zentren verwenden jetzt Perfusionsgeräte - Maschinen, die die Spenderleber mit Sauerstoff und Nährstoffen versorgen, während sie transportiert wird. Das reduziert Komplikationen bei Lebern von Spender:innen nach Kreislaufsterben (DCD) von 25 % auf 18 %. In den USA wurde 2023 sogar ein tragbares Gerät zugelassen, das die Haltbarkeit der Leber von 12 auf 24 Stunden verlängert.
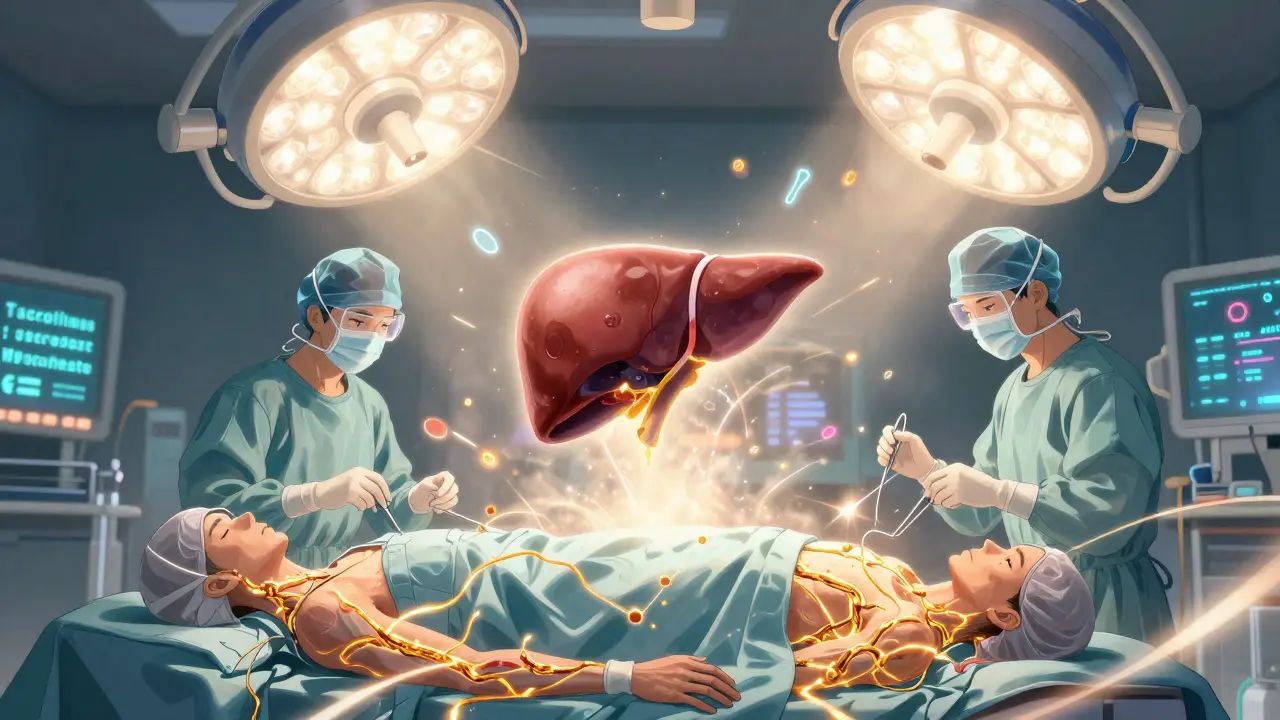
Was passiert nach der Transplantation?
Nach der Operation beginnt die wichtigste Phase: die Immunsuppression. Der Körper erkennt die neue Leber als Fremdkörper und will sie zerstören. Deshalb müssen Patienten lebenslang Medikamente nehmen, die das Immunsystem dämpfen.Standard ist eine Dreifachtherapie: Tacrolimus (als Tropfen oder Kapseln), Mycophenolat-Mofetil (zweimal täglich) und Prednison (ein Kortison). Die Dosierung wird über Monate angepasst. Im ersten Jahr liegt der Tacrolimus-Spiegel zwischen 5 und 10 ng/ml, danach wird er auf 4-8 ng/ml reduziert. Prednison wird meist nach drei Monaten abgesetzt - besonders, weil es Diabetes, Knochenverlust und Gewichtszunahme auslösen kann.
Neuere Protokolle verzichten sogar auf Prednison nach vier Wochen. In 45 % der US-Zentren wird das so gemacht - und das senkt das Diabetes-Risiko von 28 % auf 17 %. Trotzdem: Jeder fünfte Patient hat innerhalb des ersten Jahres eine Abstoßungsreaktion. Dann wird die Dosis erhöht oder ein weiteres Medikament wie Sirolimus hinzugefügt.
Doch die Medikamente haben Nebenwirkungen. Tacrolimus schädigt in fünf Jahren bei 35 % der Patienten die Nieren. Bei 25 % führt es zu Diabetes. 20 % leiden unter Zittern oder Gedächtnisproblemen. Mycophenolat verursacht bei 30 % Magen-Darm-Beschwerden, bei 10 % eine Blutarmut. Deshalb werden Blutwerte wöchentlich überprüft - zuerst jede Woche, dann alle zwei Wochen, später monatlich. Die jährlichen Kosten für Medikamente liegen bei 25.000 bis 30.000 Euro - ohne Komplikationen.
Warum ist die Nachsorge so wichtig?
Eine Transplantation ist kein Endpunkt - sie ist ein Neuanfang. Wer nicht regelmäßig Blut abnimmt, die Medikamente vergisst oder Infektionen ignoriert, riskiert den Verlust des neuen Organs. Symptome wie Fieber über 38 °C, Gelbsucht, dunkler Urin oder starke Müdigkeit müssen sofort gemeldet werden.Einige Zentren haben spezielle Transplantationskoordinatoren - das erhöht die Überlebensrate von 82 % auf 87 %. Diese Menschen helfen bei Terminen, mit der Krankenkasse, mit der Wohnungssuche oder mit der Versorgung nach der Entlassung. Wer allein lebt, hat oft größere Schwierigkeiten. In Deutschland gibt es keine flächendeckenden sozialen Unterstützungsprogramme - das ist ein großes Problem.
Geografisch gibt es große Unterschiede. In Regionen wie dem Nordosten Deutschlands ist die Wartezeit kürzer als im Süden oder Westen. Patienten mit MELD-Score 25-30 warten dort bis zu 18 Monate. In anderen Regionen sind es nur acht. Das ist nicht gerecht.

Was ändert sich in Zukunft?
Die Lebertransplantation entwickelt sich schnell. Die AASLD hat 2024 neue Richtlinien veröffentlicht: Spender mit leicht erhöhtem BMI (bis 32) oder gut kontrolliertem Bluthochdruck werden jetzt akzeptiert - nach umfangreichen Studien, die keine höheren Risiken zeigten. Auch bei älteren Spendern (über 55) wird nach Einzelfall entschieden - wenn die Leberqualität gut ist.Eine der aufregendsten Entwicklungen ist die immunologische Toleranz. Forscher in Chicago haben bei 25 % der Kinder nach fünf Jahren erfolgreich alle Immunsuppressiva abgesetzt. Das funktioniert mit speziellen T-Zellen, die das Immunsystem dazu bringen, die Leber als „eigen“ zu akzeptieren. Noch ist das experimentell - aber es könnte die Zukunft der Transplantation verändern.
Die Zahl der Transplantationen steigt, weil immer mehr Menschen an Fettlebererkrankungen (NASH) erkranken. 2010 waren es 3 %, heute sind es 18 %. Das wird die Wartelisten weiter belasten. Die Hoffnung liegt in künstlichen Lebergeräten - aber bisher können diese nur als Brücke dienen. Niemand lebt länger als 30 Tage mit einem künstlichen Organ ohne echte Transplantation.
Was bleibt?
Eine Lebertransplantation ist kein Wunder, sondern eine komplexe, langfristige Behandlung. Sie rettet Leben - aber sie verlangt auch viel. Disziplin. Regelmäßige Kontrollen. Medikamente. Soziale Unterstützung. Wer diese Anforderungen erfüllt, hat eine hohe Überlebenschance: 85 % überleben ein Jahr, 70 % fünf Jahre. Die Qualität des Lebens danach ist oft besser als vorher - ohne Gelbsucht, ohne Juckreiz, ohne Atemnot, ohne ständige Krankenhausaufenthalte.Es gibt keine einfache Lösung. Aber es gibt eine Lösung. Und für viele ist das der einzige Weg zurück ins Leben.
Wie lange dauert die Wartezeit auf eine Lebertransplantation?
Die Wartezeit hängt vom MELD-Score und der Region ab. Patienten mit einem Score über 30 warten im Durchschnitt drei bis acht Monate. Bei niedrigeren Scores kann sie bis zu zwei Jahre betragen. In manchen Regionen Deutschlands dauert es länger als in anderen - manchmal bis zu 18 Monate. Lebendspenden reduzieren die Wartezeit auf drei Monate.
Kann man nach einer Lebertransplantation wieder Alkohol trinken?
Nein. Selbst wenn die Lebererkrankung durch Alkohol verursacht wurde, ist ein Rückfall nach der Transplantation lebensgefährlich. Die neue Leber ist empfindlich, und Alkohol schädigt sie schnell. Alle Transplantationszentren verlangen lebenslange Abstinenz. Ein einziger Trunk kann die Transplantation ruinieren.
Welche Nebenwirkungen haben die Immunsuppressiva?
Die häufigsten Nebenwirkungen sind Nierenschäden (bei 35 % nach fünf Jahren), Diabetes (25 %), Bluthochdruck, Zittern, Haarausfall, Magen-Darm-Beschwerden und erhöhtes Infektionsrisiko. Langfristig steigt auch das Risiko für Hautkrebs. Deshalb werden die Medikamente genau überwacht und oft reduziert, sobald das Risiko einer Abstoßung sinkt.
Ist eine Lebertransplantation auch für ältere Menschen möglich?
Ja. Es gibt kein striktes Alterslimit. Entscheidend ist die allgemeine Gesundheit, nicht das Alter. Patienten über 70 werden nur dann transplantiert, wenn sie keine schweren Herz- oder Lungenkrankheiten haben und eine gute Lebensqualität erwarten können. Die Überlebensrate bei älteren Patienten liegt bei 70 % nach fünf Jahren - ähnlich wie bei jüngeren.
Kann man nach einer Transplantation wieder arbeiten?
Ja, aber erst nach sechs bis zwölf Monaten. Die ersten drei Monate sind für die Genesung und die Anpassung der Medikamente entscheidend. Danach können die meisten Patienten wieder in Teilzeit arbeiten, später oft in Vollzeit. Schwere körperliche Arbeit ist oft nicht möglich, besonders wenn Nierenprobleme auftreten. Psychologische Unterstützung hilft beim Wiedereinstieg.





Berit Ellingsen
Februar 25, 2026 AT 03:33Es ist erschreckend, wie sehr wir als Gesellschaft die Last der Transplantation auf die Schultern der Betroffenen verlagern. Du bekommst ein neues Organ, aber nicht die Sicherheit, dass du es auch behalten wirst. Die Medikamente sind eine Kette, die dich lebenslang bindet. Und wer sagt, dass du sie einnimmst? Wer überwacht, ob du wirklich abstinenz hältst? Wir reden von Wissenschaft, aber wir ignorieren die menschliche Zerbrechlichkeit. Die Leber ist kein Ersatzteil. Sie ist ein Spiegel.
Steinar Kordahl
Februar 25, 2026 AT 03:54Die Perfusionsgeräte sind ein echter Durchbruch. In Oslo haben wir letztes Jahr ein Pilotprojekt mit dem LifePort-System gestartet. Die Leberversagen-Rate bei DCD-Spendern sank um 40 %. Es ist nicht nur Technik – es ist eine neue Ethik der Organübertragung. Wir müssen aufhören, Spenderorgane als verderbliche Güter zu behandeln. Sie sind ein Geschenk – und sollten wie eines behandelt werden.
Kristoffer Hveem
Februar 27, 2026 AT 00:49Ich arbeite als Transplantationskoordinator in Hamburg, und ich kann bestätigen: Die soziale Unterstützung ist der entscheidende Faktor, den niemand erwähnt. Ein Patient mit MELD 35, der allein in einer WG lebt, hat eine 60 % höhere Abstoßungsrate als jemand mit Familie. Es geht nicht nur um Medikamente. Es geht um jemanden, der dich abholt, wenn du dich nicht mehr erinnerst, wann du deine Kapseln genommen hast. Wir brauchen mehr Koordinatoren – nicht weniger. Und sie müssen bezahlt werden. Nicht als Ehrenamt, sondern als Beruf.
Morten Rasch Eliassen
Februar 27, 2026 AT 10:08Ingvild Åsrønning Broen
März 1, 2026 AT 03:30Was ist mit den Menschen, die nicht auf die Warteliste kommen, weil sie keine Wohnung haben? Oder weil sie keine Krankenkasse haben? Die Transplantation ist kein medizinisches Problem. Es ist ein politisches. Wir reden über Leberzellen, aber wir schauen nicht auf die Menschen, die sie brauchen. Wer entscheidet, wer lebenswert ist? Ich will es nicht wissen.
Torstein I. Bø
März 1, 2026 AT 17:00Lars Olav Kjølstad
März 3, 2026 AT 07:00Interessant, dass niemand die psychologischen Folgen erwähnt. Ich hab mit einem Patienten gesprochen, der nach 8 Jahren Transplantation noch jeden Morgen die Leber anfasst, bevor er aus dem Bett steigt. Er sagt, er fühlt sie. Als ob sie fremd wäre. Das ist nicht nur Medizin. Das ist Trauma. Und niemand fragt danach.
Ingrid White
März 3, 2026 AT 07:59Ich finde es unverantwortlich, dass man nach einer Transplantation wieder arbeiten kann. Wer hat das entschieden? Wer hat das Recht, jemanden zurück in die Arbeitswelt zu schicken, der jeden Tag 8 Pillen schlucken muss? Das ist kein Neuanfang. Das ist ein weiterer Zwang. Und dann reden wir von "Lebensqualität"? Lügen.
Asle Skoglund
März 4, 2026 AT 16:09Ich hab neulich mit nem Transplantationsarzt in Münster geredet. Er sagte, die meisten Abstoßungsreaktionen passieren nicht wegen fehlender Medikamente, sondern weil die Patienten Angst haben, ihre Medikamente zu nehmen. Sie fürchten die Nebenwirkungen mehr als den Tod. Das ist das wahre Problem. Wir haben eine Medizin, die Leben rettet – aber keine, die Angst nimmt. Wir brauchen mehr Psychologen auf den Stationen. Nicht mehr Ärzte. Mehr Seelen.
Kyle Cavagnini
März 6, 2026 AT 05:14Cato Lægreid
März 7, 2026 AT 18:12Ayudhira Pradati
März 9, 2026 AT 16:12Die immunologische Toleranz ist nicht nur ein medizinischer Fortschritt – sie ist eine metaphysische Wendung. Wenn das Immunsystem lernt, das Fremde als Eigenes zu akzeptieren, dann ist das kein technologischer Durchbruch mehr. Es ist eine neue Form der Identität. Die Leber wird nicht mehr ein Organ. Sie wird ein Teil des Selbst. Und das verändert alles. Was ist der Mensch, wenn er nicht mehr zwischen sich und dem Anderen unterscheidet?
Hana Von Allworden
März 11, 2026 AT 08:50Ich arbeite in einer Klinik in Bayern und sehe täglich, wie viele Patienten nach der Transplantation wieder zurückfallen – nicht wegen Medikamenten, sondern wegen Einsamkeit. Wir brauchen keine neuen Protokolle. Wir brauchen Nachbarschaften. Menschen, die anrufen. Die kochen. Die fragen: "Wie geht’s heute?" Das ist die wirkliche Immunsuppression. Nicht Tacrolimus. Menschlichkeit.
Guido Hammer
März 11, 2026 AT 11:59Die ganze Diskussion ist eine Farce. Die Lebertransplantation ist kein medizinischer Erfolg – sie ist ein ökonomisches Scheitern. Wir investieren 30.000 Euro pro Jahr, um einem Menschen ein paar Jahre zu geben, während wir tausende mit Hepatitis C einfach sterben lassen, weil die Medikamente zu teuer sind. Das ist kein Fortschritt. Das ist ein System, das nur die Reichen rettet. Und das ist kriminell.